Assistants médicaux : un levier pour libérer du temps médical et améliorer la prise en charge des patients
Assistants médicaux : un levier pour libérer du temps médical et améliorer la prise en charge des patients
Face à la surcharge croissante des cabinets, au vieillissement des professionnels de santé et aux besoins de santé grandissants de la population, l’intégration d’un assistant médical représente une opportunité précieuse pour optimiser l’organisation des soins. Mais concrètement, qu’est-ce qu’un assistant médical ? Qui peut en bénéficier ? Quelles sont les conditions ? Les financements ? Et comment recruter ? Tour d’horizon.
Qu’est-ce qu’un assistant médical ?
Créé par la loi de financement de la sécurité sociale 2019, l’assistant médical est un professionnel recruté par un médecin libéral pour le seconder dans l'organisation de son cabinet. Son rôle est de libérer du temps médical afin de permettre au médecin de se concentrer davantage sur le cœur de son métier.
Il n’a pas vocation à remplacer une secrétaire médicale ni à intervenir à la place d’un soignant, mais à compléter l’équipe pour fluidifier le parcours de soin.
Objectifs du dispositif :
- Diminuer la charge administrative du médecin : Libérer du temps médical
- Augmenter le nombre de patients suivis dans de bonnes conditions
- Favoriser l’exercice coordonné
- Soutenir l’installation ou le maintien des médecins sur les territoires fragiles
- Améliorer le suivi des patients, notamment en ALD ou polypathologiques
- Faciliter la coordination pluriprofessionnelle
Qui peut en bénéficier ?
Le dispositif est ouvert aux médecins libéraux conventionnés secteur 1 ou secteur 2 avec option de pratique tarifaire maîtrisée (OPTAM ou OPTAM-CO). Il s’adresse en priorité :
- Aux médecins généralistes
- Aux spécialistes exerçant seuls ou en groupe (cabinet de groupe, maisons de santé, centres de santé)
- Aux structures coordonnées (MSP, ESP, CPTS)
Pour être éligible à l’aide financière, le professionnel doit :
- S’engager sur un objectif de progression de sa patientèle (notamment sur les patients vus dans l’année)
- Justifier d’un besoin réel (surcharge d’activité, objectifs de santé publique…)
Quelles sont ses missions ?
Les missions varient selon les besoins du cabinet et le niveau de formation de l’assistant médical :
- Tâches organisationnelles et administratives
- Accueil du patient, création et mise à jour du dossier médical
- Préparation de la consultation (poids, taille, tension…)
- Aide à la télétransmission, aux certificats, au remplissage de certains formulaires
- Planification des examens, coordination avec les autres PS
- Anticipation des examens ou vaccins
2. Actes simples en soutien du médecin (Sous condition de formation et en accord avec le Code de Santé Publique)
- Mesures/Recueil des constantes (TA, IMC, glycémie capillaire…)
- Retrait de points, pansements simples, tests urinaires, ECG, etc.
- Préparation du patient, aide à l’habillage/déshabillage
- Aide à la réalisation de gestes techniques (ex. : pose de bande)
L’assistant médical n’a pas vocation à faire des actes infirmiers, sauf si c’est un IDE en reconversion.
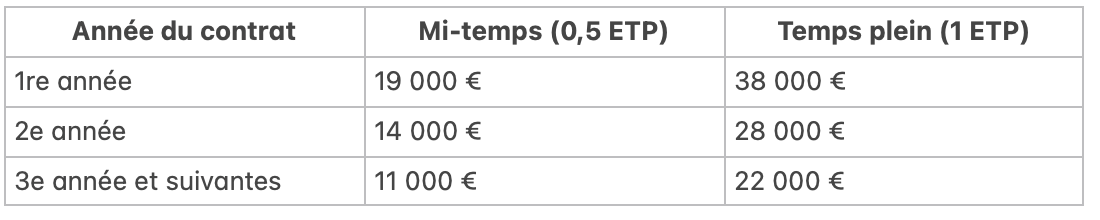
Financement et aides de l’Assurance Maladie
Depuis la convention médicale de juin 2024, les montants de l’aide financière ont été revalorisés de 5 % pour les nouveaux contrats et les contrats en cours à leur date anniversaire. L’aide est versée dans le cadre d’un contrat tripartite signé entre :
- Le médecin (ou la structure)
- La CPAM
- L’ARS (dans le cadre du Projet de Santé)
Le montant de l’aide dépend du temps de travail de l’assistant médical et de l’engagement du médecin en matière de patientèle. Voici les montants revalorisés :
À partir de la 3ᵉ année, sous certaines conditions, les médecins généralistes exerçant en zone d’intervention prioritaire (ZIP) peuvent bénéficier de deux options supplémentaires pour l’emploi d’un second assistant médical :
1,5 équivalent temps plein (ETP) : aide de 33 000 € par an
2 ETP : aide de 44 000 € par an
Pour être éligible à ces options, le médecin doit :
Avoir déjà signé un contrat avec l’option 1 ETP
Avoir atteint le nombre de patients fixé dans le premier contrat
Exercer en zone d’intervention prioritaire (ZIP)
Être qualifié ou spécialiste en médecine générale (à l’exclusion des médecins à exercice particulier)
Le contrat est renouvelable annuellement, sous condition du respect des engagements.
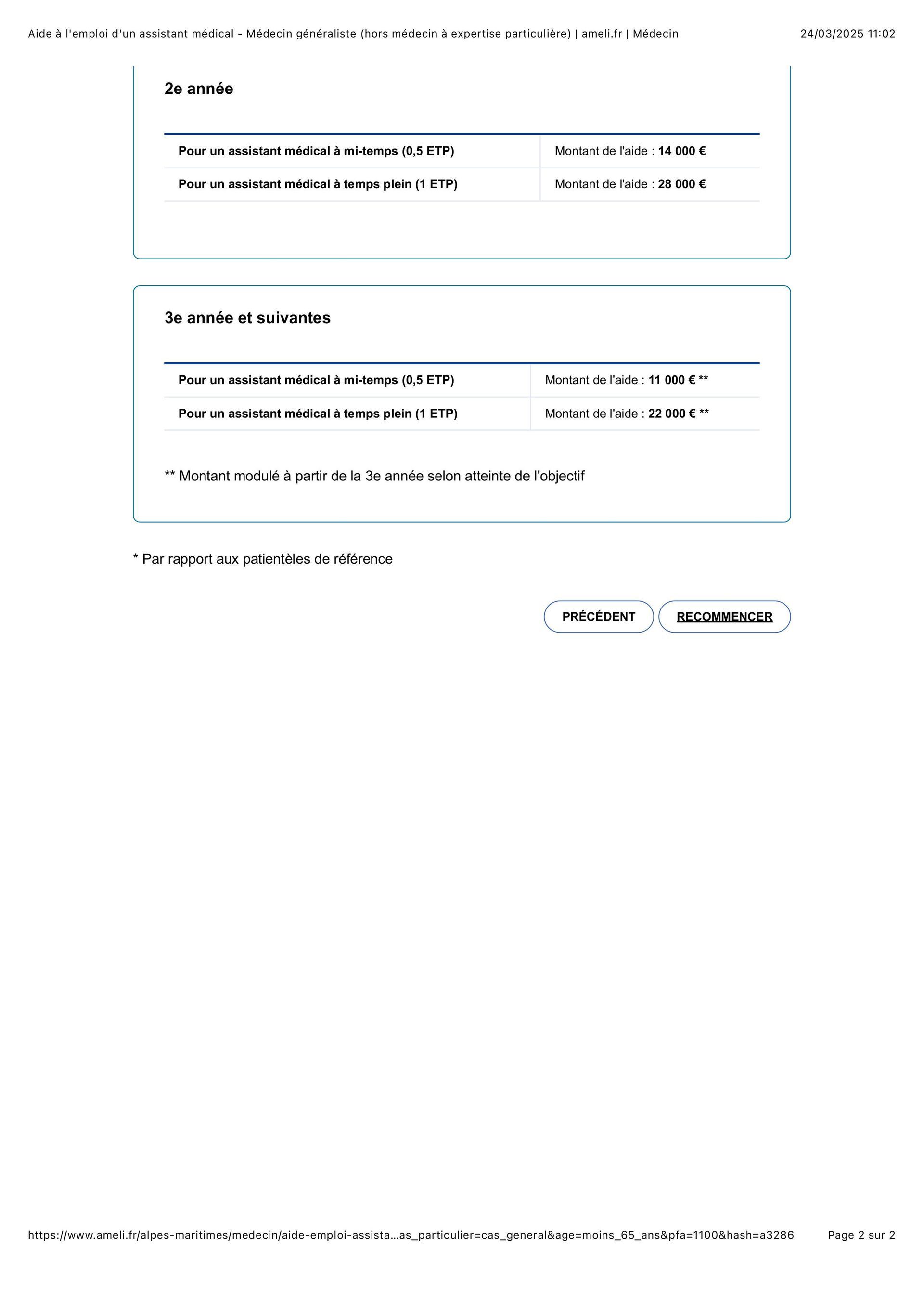
Exemple Aide à l'emploi d'un assistant médical + simulateur
Lien simulateur : https://www.ameli.fr/alpes-maritimes/medecin/aide-emploi-assistant-medical?etape=1&hash=eb198
Exemple :

Démarches à suivre
- Évaluer ses besoins
- Contacter la CPAM pour un accompagnement (conseiller de l’Assurance Maladie)
- Signer le contrat tripartite
- Procéder au recrutement (via Pôle emploi, réseau professionnel, annonces spécialisées)
- Demander les versements annuels de l’aide
Un accompagnement est possible via la CPTS NCNE pour faciliter le montage de dossier et l’intermédiation.
Recrutement : profils recherchés
L’assistant médical peut être recruté parmi les :
- Secrétaires médicales expérimentées
- Professionnels paramédicaux (IDEL, aide-soignant)
- Personnes formées via le CQP Assistant médical
La formation est obligatoire dans les 2 ans suivant la prise de poste pour les profils non diplômés.
Avantages :
Pour le médecin :
- Moins de tâches administratives
- Plus de temps pour les soins
- Meilleure organisation du cabinet
- Valorisation de l’activité
Pour le patient :
- Meilleur accueil et suivi
- Fluidification des parcours
- Réduction du temps d’attente
Points de vigilance :
- Nécessité d’un bon encadrement et d’un temps d’intégration
- Il faut penser l’organisation en équipe, pas seulement déléguer
- Un assistant mal formé ou mal intégré peut alourdir le quotidien au lieu de le simplifier
Conclusion : un levier stratégique pour la médecine libérale
Dans un contexte de tension sur l’offre médicale, l’assistant médical constitue une réponse concrète, à la fois pragmatique et soutenue financièrement, pour les professionnels qui souhaitent gagner en qualité de vie au travail et en efficacité.
La CPTS NCNE se tient à vos côtés pour vous accompagner dans la mise en place de ce dispositif. N’hésitez pas à nous contacter pour toute aide à l’ingénierie de projet, appui au recrutement ou information complémentaire.
📧cptsncne@gmail.com
🌐https://www.cpts-nice-centre-nice-est.fr/
Pour plus d’informations :
Vidéo explicative 1 :
Vidéo explicative 2 :